猫の慢性腎臓病について
ここで書かれているコト
—すべての猫の飼い主様にぜひ一度読んで頂きたい内容です
猫の最終的な死因の圧倒的第1位と言われる慢性腎臓病。その対策として、水面下での進行をより早く知るために必要な検査のお話し、病気によって起こる症状、ステージ診断、ステージに応じた治療法など、いまあなたの猫がどこにいて、これからどうなってしまうのか、今何をやってあげられるのかを一般の飼い主様向けに分かりやすく書いてあるものがあったらいいなと思い作ってみました。
ここで書かれている内容の主な情報源はISFM(国際猫医学会)の定める2016年のガイドラインを最も参考にしています。(ISFM Consensus Guidelines on the Diagnosis and Management of Feline Chronic Kidney Disease ; 2016)またIRIS(国際獣医腎臓病研究グループ)の定める2019年版ガイドラインの更新を反映しています。他にも執筆している2020年2月の時点で、新しいトピックスや有用と思われる情報を記載するようにしました。(もちろん私たちがまだ知らなかった情報もあるかとは思いますのでご容赦ください)
なお、本文の内容には犬の慢性腎臓病に共通することも多くあるのですが、ここでは猫に限定してお話をしています。
どうして大事なの?
—高齢の猫は非常に高い確率で慢性腎臓病になり、最終的な死因に最もなり得るからです
終生室内飼育やワクチンなど予防がなされるようになり、猫の寿命は近年約15年と延びてきて、長生きしてくれる猫さんが本当に増えてくれました。その結果、動物の死因は心臓病、がん、腎臓病などが上位を占めるようになってきました(ほんと、人間とおんなじですね)
猫は膀胱炎や尿路結石など泌尿器の病気が多い動物なのですが、高齢期には徐々に腎臓の機能が落ちてくる「慢性腎臓病」になる可能性が高いです。1989年の報告では15歳以上の猫の30%が慢性腎臓病と言われていました。近年では検査技術が進歩し初期の慢性腎臓病を診断できる機会が増えてきたこともあり、2014年の論文では15歳以上の猫の81%が慢性腎臓病と報告されるようになりました。(J Feline Med Surg. 2014)
私たちの病院では、診療コンセプトとして「ずっといっしょにいたいから」を掲げています。せっかく家族の一員として一緒に生活している猫ちゃんに、健康でいられる時間をできる限り長くしてあげたいと願っています。そのうえで、長寿と慢性腎臓病との付き合いは、切っても切れない関係にあります。慢性腎臓病のコントロールが猫の寿命を大きく左右する、と言っても過言ではないと思っています。
治療の目標
—治せないけれど、うまく付き合い、進行を遅らせて、なるべく苦しくないようにしてあげることができます
この病気の怖さであり厄介なところは、治る病気ではない、ということです。ご存知の方もいらっしゃるかもですが、腎臓は一度障害を受けると再生しない臓器です。同じ内臓でも肝臓は切ってもニョキニョキ生えてくるような非常に再生力が高い臓器なのですが、腎臓は急に悪くなったものに関してはまだ回復する可能性があるものの、ある程度の期間障害が続く場合には回復しないものと見なされます。
なのでこの病気は「治す」よりも「うまく付き合う、まだ残された腎機能を大切に温存する」を治療上の方針とします。人間の場合ですと透析や腎移植という言葉がでてきますが、獣医領域では残念ながら慢性期の透析治療や腎移植についてはまだ技術的にも確立していないのが現状です。
また病気の進行と共に様々な臨床症状が猫を苦しめます。たとえば吐いて食欲が低下したり、貧血でフラフラしてきたり、ある日突然目が見えなくなってしまったりすることもあります。慢性腎臓病治療のもう一つの治療の目的は、こういった猫を苦しめる臨床症状を予防したり緩和したりすることです。病期の進行状況によって、食事や薬、サプリメント、点滴、生活の仕方など、様々なアプローチをすることができます。
もちろん、すべてをやらなくてはいけない、ということはありません。実際には、治療のためにどれくらいの時間やお金をかけることができるのか、猫は治療を受け入れてくれるのか、飼い主様の労力が大きすぎないか、などを私たちと一緒に相談しながら治療を計画していきます。慢性疾患と呼ばれる病気の治療の多くは長期間に及びます。猫も人も気長に、なるべくラクに治療ができた方がいいですよね。毎日毎日、嫌がる猫を押さえつけてまで苦手な薬を飲ませたりするような治療は猫も苦痛ですし、飼い主様も介護疲れしてしまいますので、無理なく続けられることをお勧めしています。
検査
—いまどこにいるのかを知るために、血液、尿、画像
多くの慢性疾患と呼ばれる病気はゆっくりと進行していきます。この慢性腎臓病についても同様で、初期の腎臓病にはほとんど症状はありません。最初は水を飲む量が少しずつ増えてくる程度の変化ですが、いつも一緒に生活している猫の、この僅かな変化に気が付かれる飼い主様は実際にはほとんどいらっしゃいません。気がついた時にはゲッソリと痩せ衰えて、頻繁に嘔吐するようになってから初めて病院を受診されるケースが多いです。一度損なわれた腎機能は再生しませんので、今残されている腎機能をただひたすら大事に温存しなくてはならないのです。
そこで重要になってくるのが「うちの猫はもう慢性腎臓病が始まっているのか?」「いまどれくらいの腎機能が残っているのか?」を知ることです。それには病院で行う検査が必要です。年に1-2回の健康診断をオススメする理由の一つははこれを知ることでもあります。
腎臓病を知る上でとても大事な検査が3つあります。血液検査、尿検査、画像検査(X線検査や超音波検査)です。
血液の検査では尿になる前の体液の状態を知ることができます。尿検査は腎臓を通過した結果作られた産物である尿を調べることで腎臓の状態を知ることができます。また腎臓病といっても、その中身は様々です。腎臓自体の形が変形していたり、尿路のどこかに石が詰まって腎臓が悪くなっていたりすることもあります。血液や尿の検査では「なんだか腎臓が悪そうだな」というのは分かっても、腎臓の形や結石の有無までは分かりません。
病期(IRISステージ)
—ガイドラインで定められた「今ドコ」と「今コレ」
慢性腎臓病がどれくらい進行しているか? それこそ最も初期の、外から見ても全く分からない程度なのか、末期のギリギリの状態なのかによって猫の余命も飼い主様の心の準備も変わってくるでしょう。またステージに応じて推奨される治療や、気をつけることが変わってくるというのもポイントです。
IRIS(国際獣医腎臓病研究グループ)が作成したガイドラインが2019年にマイナーチェンジをしていますので、現在はこちらの新しいガイドラインを参考にするのが良いようです。以前は血液検査のクレアチニンの値を最も参考にしていましたが、最近ではSDMAという腎機能マーカーが広く普及するようになりました。これは私たちの病院でも測定可能です(今年2020年から院内でも検査が可能になりました)
クレアチニンとSDMAはそれぞれ別のものを調べているので一概に「どちら優れている」というものではないのですが、SDMAは動物の筋肉量の影響を受けないという点と、クレアチニンよりも猫では平均約17か月早く異常が現れてくる点で、慢性腎臓病の早期診断のための強力なツールとなっています。
診断
ここではIRISステージ分類の重要なポイントに絞って分かりやすい部分に絞ってお話しします。
(実際の診断には身体検査所見で脱水や循環器の異常がないことを確認したりと、検査の数字だけで判断されるものでないことはご了承ください)
ステージ1
ごく初期の腎臓病なので症状はほぼ(全く)ありません。血液検査の数字も一見すると正常なので「異常ありません、良かったですね」と言われてしまうこともあります。
(血液検査)クレアチニン(< 1.6 : 正常範囲内), SDMA (≦14) の上昇傾向
もしくは
(血液検査)持続的なSDMAの上昇 (SDMA >14)
もしくは
(画像検査)画像検査上の腎臓の異常
もしくは
(尿検査)持続的な腎性タンパク尿 (UPC > 0.4)
※上記4つのうちいずれか一つを満たす場合
これまで診断されずに見落とされることも多かったごく初期の腎臓病ですが、SDMAなど検査ツールの発展と共に早期に診断できる機会が増えてきました。
ポイントは正常範囲内であっても、検査のたびにジワジワ数値が上昇きているものもステージ1と診断されるところです。なので1回の検査では判定しかねるケースがありますので、毎年(シニア期には年2回以上の)健康診断はやっておいた方がいいですよね。
ステージ2-4
腎機能の低下のために多かれ少なかれ症状が出始める頃です。実はこのときすでに、残された腎機能は25% を下回っています。
(血液検査)クレアチニン > 1.6 or SDMA > 18
かつ
(尿検査) 尿比重 < 1.035
検査結果の解釈は「体に老廃物が溜まっているのにもかかわらず薄い尿が多量に出ている」→ ということは →「尿の濃縮機能が低下している!」ことを証明することです。通常、水をたくさん飲めば尿は薄くなり、老廃物もたくさん排泄されてしまうハズです。逆に水が不足していれば老廃物は溜まりがちですが、貴重な水を体に温存しようと尿は濃くなるハズですから。血液中の老廃物と尿の濃さに矛盾が生じていれば「おかしいな?」となってくるわけです。
ステージング(病期分類)
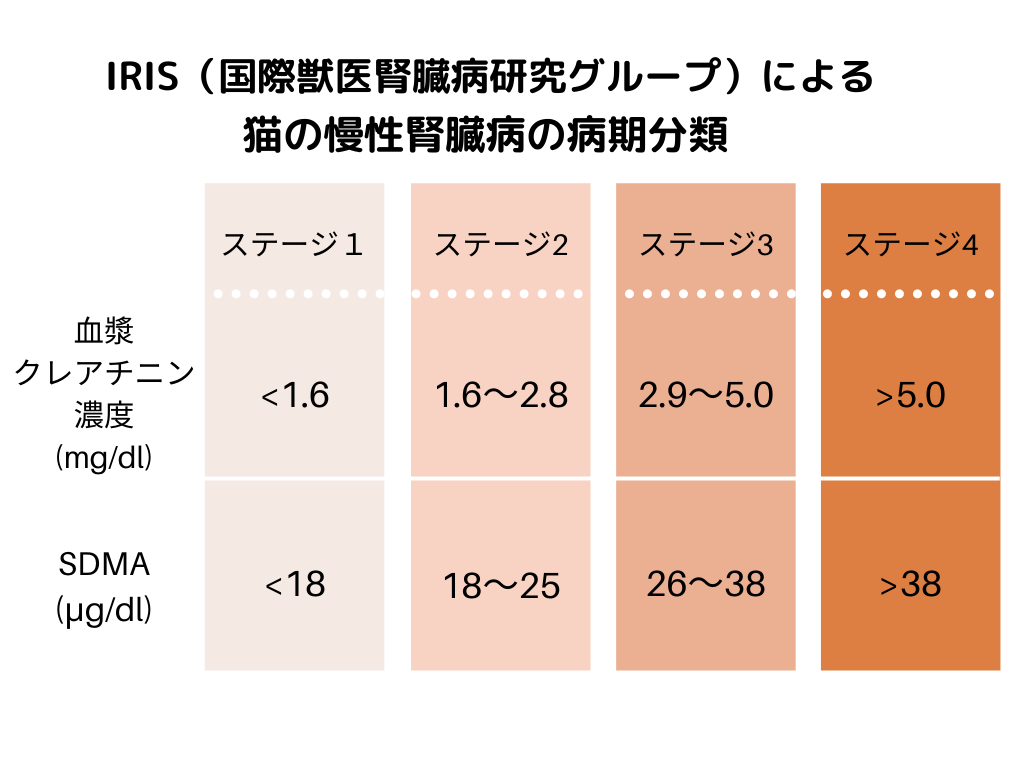
上記の表のように、血液検査の値(クレアチニンとSDMA)によってステージが決定されます。2019年の改定以前はクレアチニンが主な評価項目で、SDMAは補助的な位置付けでしたが、クレアチニンは患者動物の筋肉量により数値のばらつきが生じてしまうので、筋肉量に影響を受けないSDMAが、現在では診断基準の主要な項目のひとつに正式に採用されました。
その他の検査の評価
IRISのステージングは慢性腎臓病の進行を血液検査のクレアチニンとSDMAの値を見ることで直線上のどこまで病気が進んでいるかを知るのに役立ちます。しかしながら、実際には腎臓のどの部分が、どんな風に障害を受けているのかによって、症状や異常の出方もそれぞれ変わってくるものです。決して全ての慢性腎臓病の猫が同じように高血圧になって、貧血になって、電解質異常を起こすというわけではありません。その子の腎臓とその子の体質や全身状態によって、症状の出方も必要な治療も変わってきます。
<血液検査>
BUN(血中尿素窒素)
BUNはタンパクの分解産物で、体の外に捨てたい毒素です。通常、この物質は体に毒が溜まらないように腎臓から捨てられていくので、健康であればこの数値は血液中には溜まっていないはずです。実際には体の中にはBUN以外に、もっとたくさんの種類の尿毒素物質が存在しているのですが、このBUNの数値が高いときにはそれら尿毒素物質がたくさん体の中を巡っている状態になっていると解釈されます。なので猫は気持ちが悪い、だるい、胃がムカムカして食欲が落ちる、嘔吐するなどの症状が起こります。腎臓病以外でも心臓病をはじめ循環状態が悪いときや、単なる食後など、他の原因でも検査値は上がってしまいますので、他の所見を含めての評価が必要です。
P, Ca (リン、カルシウム)
リンも腎臓から尿へ捨てられるものですから、腎臓が悪くなるとリンの濃度が上昇してきます。複雑な仕組みなのでここでは割愛しますが、血液中のリンとカルシウムは相互に作用して影響し合っています。リン・カルシウムの代謝異常は骨密度を下げ、腎臓を含んだ全身組織にカルシウムをペタペタと沈着させ、腎機能の更なる低下を引き起こします。実際に、猫の高リン血症の患者さんは有意に生存期間が短いことが示されています。IRIS ステージ分類に応じてリンの目標値が設定されているので、この範囲になるべく入るように食事や吸着剤などを使用していくのが良いでしょう。その際に高カルシウムを起こさないようにも注意が必要です。

電解質 (Na, K, Cl )
電解質バランスを取るのも腎臓の大事なお仕事ですが、猫の慢性腎臓病患者さんでは低K(低カリウム)になることが多いです。食事を食べてくれればフードの中のカリウムを摂取できるので一番良いのですが、進行した腎臓病では猫の食欲も落ちてくるためカリウムの維持は尚更に困難になってきます。低カリウムを起こすと筋肉の活動がうまくいかなくなり、猫はあまり動きたがらなくなってきます。特徴的な首を下にうなだれた姿勢を取ることがあります。

(↑ 特徴的な頸部下垂の姿勢。当然元気もなくなります)
赤血球(RBC, Hct, Hb)
赤血球を作る工場は主に骨髄なのですが、骨髄に「赤血球を作って」と命令(ホルモン)を出すのは腎臓の役割です。なので慢性腎臓病の患者さんでは徐々に貧血を起こすことがあります。代表的な数値であるHct (ヘマトクリット)は血液のうち、何%が赤血球でできているかを示しています。この数値で20%以上あれば日常生活で猫が苦しんだりする症状は全くないと言われます。また慢性経過で徐々に進行した場合では15%くらいまでは体が慣れてくるので症状が出ないようです。ただそれ以上に貧血が進行してくると脳を含めた全身が酸欠気味になってくるので猫もフラフラして、最終的には死に至ります。ヘモグロビン濃度 Hb が9 (g/dL) 未満になると生命予後が有意に短くなるという報告があります。
<尿検査>
尿比重
尿が水に対して何倍濃いかを示しています。原産がリビアなど砂漠の地方と言われる猫族にとって水は貴重な資源ですので、腎臓は体の中の水を何度も何度も再利用して(腎機能のひとつである再吸収)濃いオシッコを作り出し、その中に体の老廃物をギュギュっと濃縮することができます。腎臓病患者さんではこの再吸収による尿の濃縮機能が損なわれているので、濃い尿を作り出すことができません。それゆえに、体が常に脱水がちになりますので水を飲む量を増やしてバランスを取ろうとします。
猫ではこの尿比重が 1.035 を超えてくれると「腎臓の尿濃縮能は十分!」と判断します。もちろん、その日に偶然、水をいっぱい飲んでいれば当然尿が薄くなるのは私たち人間と一緒ですので、検査のタイミングが重要ですし、1回の検査では判定しかねることも多いです。
病気の進行と共に尿の濃縮機能は徐々に衰えてきますので、猫では最終的にこの尿比重が 1.013 くらいに近づいてくると言われます。
尿タンパクと尿蛋白クレアチニン比(UPC)
体でせっかく作った大事なタンパク質は当然体の外に出ていってしまっては困るのですが、腎臓は高性能フィルター機能が備わっています。腎臓の糸球体というフィルターは、体にとって不要なもの、有害なもの(毒物、薬物、老廃物など。BUNのところでお話しした尿素窒素やクレアチニンも含みます)は通過するけれども、体にとって大切なタンパク質は通過させません。これが腎臓病になると糸球体フィルターに穴が開いてしまい、タンパクを通過させてしまうことがあります。またフィルター自体に穴が開いていなくても、タンパクに強い圧力をかけるとムリヤリフィルターを通過することもできるので、高血圧患者さんでも腎臓由来のタンパク尿が出ることがあります。
糸球体フィルターを通過したタンパク質は尿細管という細い管を通っていきますが、ここは本来タンパク質が通る道ではないので尿細管の組織を破壊しながら進んで行ってしまいます。結果として、糸球体を通過してしまったタンパク質は腎機能の低下を引き起こしていきます。
尿中のタンパクを調べただけでは尿中に含まれる全てのタンパクの影響を受けてしまいます。いま本当に知りたいのは腎臓の糸球体フィルターを通過してしまったタンパクの量だけですので尿タンパククレアチニン比という検査方法を用います。これを見ることで、糸球体フィルターを通過したタンパクがどれくらい多いのかを知ることができるようになります。
私たちの病院では、まず院内の定性検査で大まかな尿蛋白クレアチニン比を検査し、必要であれば実際の数値を知る定量検査へと進めていきます。猫の慢性腎臓病患者さんで腎臓からタンパクが漏出する症例は15%程度で決して多くはありませんが、発生してしまうと貴重な腎機能がどんどん失われていきますので、早期の治療が望まれます。
尿沈渣
尿を遠心分離機で回して底に沈んだ液を回収して顕微鏡で見る検査です。猫は尿路の結石のせいで困ることの多い動物ではありますが、慢性腎臓病患者さんの場合は基本的に尿が薄いことが問題になりがちです。つまり、尿が薄い分だけ結石の元になる結晶がそもそもできにくいのです。なので、慢性腎臓病の患者さんの尿で結晶が見つかることは少ない印象です。
一方で、慢性腎臓病の患者さんで注意したいのは細菌感染です。調べてみると意外と多く遭遇し、慢性腎臓病の猫では15-30%程度の発生が報告されています。これは尿が濃い場合には浸透圧の関係で細菌が増殖しにくかったり定着しにくかったりするようですが、薄い場合にはこの作用が働かないことが原因のようです。当然、膀胱内に細菌が居ると膀胱炎を起こして頻尿や血尿の症状で苦しむことがありますし、膀胱内の細菌が腎臓に入ってしまった場合には細菌性腎盂腎炎という病気に発展してしまいます。腎盂腎炎になってしまうと貴重な腎機能も損なうことになりますので、尿中の細菌は早期に発見して治療をしてあげたいものですね。
<画像検査>
慢性腎臓病の評価のために画像検査を行う目的は、(1)腎臓自体を見ることももちろんですが、(2)腎臓から作られた尿が通る道、つまり尿路(腎臓→尿管→膀胱→尿道)に異常がないことを確認することも必要ですし、(3)病気は腎臓病だけではないので、腎臓病以外に猫を苦しめている病気があるかどうか、全体の状況を知ることです。
X線検査
猫の腹部のレントゲン写真には左右の腎臓が映ります。サイズを見ることで腎臓が腫大しているか、逆に萎縮しているかが分かります。また尿路結石を発見するのに最も効果的な検査でもあります。X線検査はとにかく、広く全体像を見るのが得意な検査ですので、X線検査は「地図を眺める」ようなイメージですね。
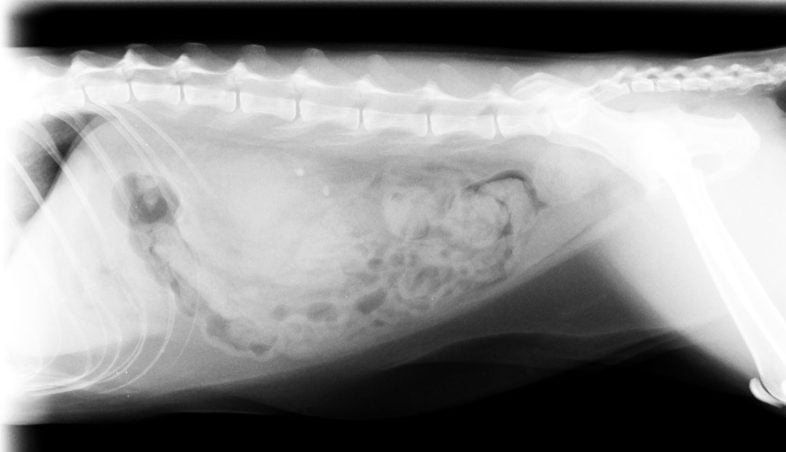
(↑ 尿管結石が認められた猫のX線画像)
超音波(エコー)検査
X線検査が全体を眺めるのに対して、超音波検査は見たい部位を詳しく断面図で映すことができます。腎臓病のいくつかは、この検査が診断上の決定的証拠になります。また尿管結石を見つけ出すこともあります。
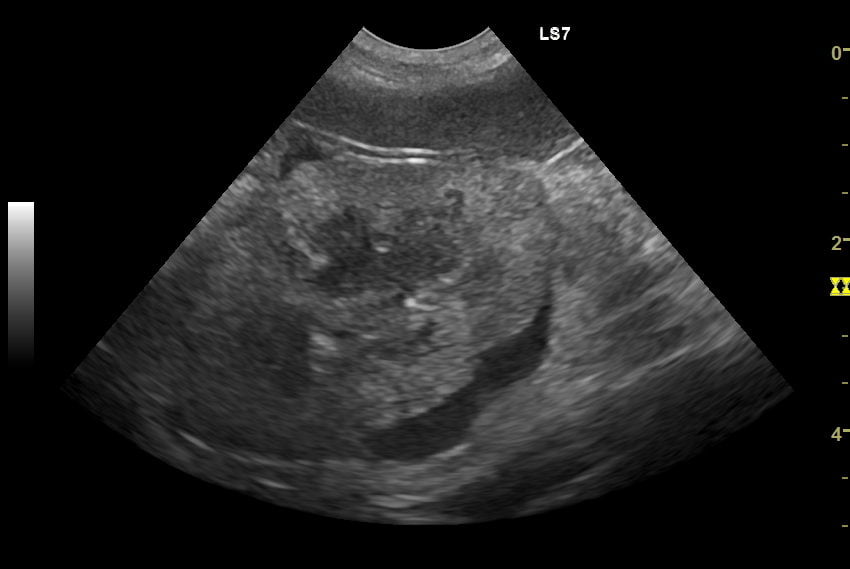
(↑ 猫の腎臓に発生した悪性腫瘍「リンパ腫」のエコー像)
<その他検査>
血圧測定
慢性腎臓病の患者さんがみんな高血圧を起こすわけではないのですが、慢性腎臓病の猫では19.4%が高血圧を示すという報告があります(J Am Med Assoc. 2002 )。つまり約2割の患者さんが高血圧という合併症を起こし得ます。尿タンパクのところでお話しをしましたが、高血圧があると腎臓からタンパク質を通過させます。通過したタンパク質は尿細管という細い管を通過するときに周りの組織を破壊しながら進んでいくため、貴重な腎機能を更に落とすことにつながります。そして腎臓病が更なる高血圧を引き起こし、高血圧が腎臓病をまた悪化させるという悪循環になってしまいます。
また高血圧は腎臓のみならず、心血管系への負担を与えます。猫で多いのは、ある日突然目が見えなくなってしまう失明です。これは目の奥にある網膜は非常に細い血管が通っているので、強い血圧がかかると網膜剥離を起こしたり、細血管が破裂して出血してしまったりすることが原因です。
ただ猫の血圧を測定はなかなか難しいです。おとなしい猫でも、いざ腕にカフと呼ばれる帯状の器具を巻かれるとじっとしてくれません。また人間でも白衣高血圧という言葉が存在しますが、猫が病院に来て緊張してしまうと、それだけでも血圧が上がってしまうことが分かっています。なので実際の測定値は猫の性格や状態も含めて評価することになります。最近はやや高額ですが、ネット通販で動物用の血圧計を飼い主様がご購入することもできるようですので、この方法なら自宅にいながら猫の安静時の血圧を測ることができるかもしれませんね。
(↑ 筆者の猫は血圧測定でも全く緊張しないのでリラックスした良い数値が得られます)
このとき、得られた数値の大きい方(収縮期血圧、いわゆる「上」)を見ます。これが 160 mmHg を超えると高血圧と判断します。腎臓や心臓、網膜の異常がある場合には治療の開始を検討します。
眼科検査(眼底検査など)
もし上記の血圧のお話しを読んで、猫の視力に不安を感じられた方はおっしゃって下さい。猫の視力があるかどうかは一緒に生活されているご家族にはなかなか分かりづらいものです。片眼だけが失明している場合、意外と普通に生活できてしまうのも理由です。活発に動かなくなったのは決して歳のせいばかりではないかもしれませんよ?
病院では倒像鏡というレンズを使って眼底を調べます。眼底を見ることで網膜や血管を評価することができます。
治療
前述の通り、慢性腎臓病は治すことができない病気ですが、いかに進行させず、症状で猫を苦しませずに過ごさせてあげられようにするかが治療の目的です。近年、多くの研究結果から「このステージではこうしたら良いですよ」とか「この数値が上がってきたらこの治療が有効」という証拠が蓄積されてきています。また新しい治療法にも期待されます。
治療の大原則
すべてのステージに共通する4大原則
1.腎臓病を悪化させうる要因をできる限り除去
腎臓病を悪化させる原因の中には容易に解決できるものと、解決が困難なものがあります。尿の中に細菌が見つかればまずそれを治療すべきですし、最近遭遇する機会が増えているのは尿管結石です。もしこれらを早期に発見して早期に治療できれば腎機能はまだ回復するかもしれませんし、病気の進行を遅くできるかもしれません。
また他の病気の治療で使うお薬の中には、腎臓への副作用がある薬もあります。貴重な腎機能を温存するため、それらの薬の使用は慎重に、もしくは副作用の少ない別の代替薬を検討する必要もあります。
他にも歯周病は腎臓病の進行を早める可能性がありますので、全身麻酔を安全にかけられる全身状態と腎機能の予備能力があれば、できるだけ早期の麻酔下でのスケーリング(歯石除去)も有効かもしれません。
2.十分な飲水量を確保、ウェットフードも有効、そしてトイレは清潔に!
腎臓病の患者さんは濃い尿を作る能力が落ちているため、せっかく飲んだ水を体の中で再利用するのがうまくいかなくなってきます。なので水をいっぱい飲んでいる割には体は脱水がちだったりします。ぜひ水は新鮮なものをいつでも飲めるようにしてあげてください。
検査の尿比重のところで「尿が薄くて比重が低いのは腎臓が悪いから」という話をしていますが、「ならば水を飲ませないようにして尿を濃くしてあげよう!」とは絶対に思わないで下さい。比重が低いのは腎機能が落ちて濃い尿を作れなくなってしまったことが原因であって、その結果、水をたくさん飲まないと体が維持できないような状態になっているからです。体が水を欲しているのに水を与えないのでは本末転倒です。
この飲水量の増加と体の脱水傾向は、病気の進行と共に進んでいきます。体が脱水になると腎臓に行く血液の量が減ってしまうため、更なる腎機能の低下や血圧の上昇を引き起こします。結果として、脱水は慢性腎臓病の進行を加速させます。
進行したステージの慢性腎臓病患者さんでは血液検査でBUNやクレアチニンといった腎パネルの数値が高くなっているかもしれません。ただ数値は高くても脱水さえ起こしていなければ、それほど猫の体調は悪くないことも多いです。意外なことですが、BUN 100 mg/dL を超えるような、すごく数値の高い猫さんが普通に生活できていることもあります。そういう子を見ると、たとえ腎機能が低下していても、体が脱水を起こさずにいられるのに必要な水分をしっかりと確保できていることがいかに大切かを思い知らされます。
ただ猫は元々あまり水を飲まない動物です。野生のネコ科動物は獲物の体液(主に血液)で自分の水分をまかなう動物ですから、お皿から水を飲むという習性は本来ありません。ドライフードを主食にしている子ではなおさらに水不足になりがちだったりします。この本来は水を飲まない猫という動物に対して、どれだけ水を飲ませられるかがこの病気の管理の明暗を分けると言っても過言ではありません。水の容器の場所を増やしてみたり、高さを変えてみたり、温度の好みは?、容器の素材(ステンレスや陶器など)の好みは? などなど、「そこまでするのか!」と言われるくらい、色々と試してみる必要はあると思います。
その点でドライフードよりもウェットフードの方がご飯を食べながら水分が摂取できる点でメリットは大きいです。猫の好みもありますが、個人的にはカロリーの半分をウェットフードから摂取するくらいでも良いのではないかと思います。ただドライフードに比べてウェットフードの方が食べカスが歯にネチャネチャと付着しやすく、歯周病を悪化させやすい側面もありますので、歯みがきなどのデンタルケアができるのが望ましいです。それでも水分の喪失量が飲水量を経常的に上回っているのであれば、いよいよ医療的な介入(補液。静脈や皮下への補液)の出番です。
あと忘れがちなのがトイレです。尿量が増えますので、トイレのお掃除の頻度を増やさなければなりません。自分のオシッコの後でさえも不潔なトイレを嫌がる猫は多いですから、排尿に関するストレスはできるだけ減らしてあげて下さい。(猫のトイレのシートなど、週1回交換タイプと書いてある商品もありますが、全然足りません。)
3.体重と筋肉を維持する
慢性腎臓病は進行と共に全身の筋肉の量が減っていく慢性消耗性疾患と呼ばれる病気の一つです。一度この病気の診断を受けてから太ったり筋肉を付けたりするのは大変困難です。いかに筋肉の量を落とさずに経過できるかが生存期間に大きく影響を与えます。カロリーの不足があると体は筋肉や脂肪を消費してエネルギーをまかなってしまうので、筋肉量維持のためにはしっかりと食べてもらう必要があります。
猫で筋トレまでは難しいですが、体や関節の痛みがなければ適度な運動は筋肉量維持のために有効です。たとえ慢性腎臓病と診断を受けても、体調の悪いときでなければ安静にしておく必要はないので、むしろ積極的に遊んでコミュニケーションを取ってみてはいかがでしょうか。
なお、慢性腎臓病については太っている猫でも生命予後は悪くならなかったという研究結果がありますので(他の病気はダメですが)痩せる必要はありません。
4.食事の原則
—キーワードはリン、ナトリウム、タンパク
上述のように筋肉の量を維持するためにはきちんと栄養が必要です。慢性腎臓病の患者さんは食欲が落ちていることが多いので大変ですが、できる限りたくさん食べてもらいたいところです。ですが、何でも食べさせて良いというわけではありません。慢性腎臓病の管理において推奨されないのは「高リン、高ナトリウム、高タンパク」です。
リンは腎機能が落ちてくると尿にうまく排泄されなくなってしまいますので、腎臓病の患者さんでは血液中のリン濃度が高くなってしまうことが多いです。高リン血症は腎機能を更に低下させるため、悪循環になります。リン含有量の多い食事は腎臓病の進行を早めたとする報告がありますので、回避すべきです。
ナトリウム、いわゆる塩分について、人と肉食動物である猫では大きく解釈が違ってきます。健康な猫では高ナトリウム食であっても血圧に影響しないと言われます。また塩分を制限したからといって血圧が下がるかどうかも現在のところ明確な根拠がありませんし、逆に塩分制限食によりレニンアンジオテンシン系と呼ばれる血圧を上げる仕組みが働いてしまうため、塩分制限は逆に血圧を上昇させるとも言われています。ただ慢性腎臓病の猫では高ナトリウム食が予後を悪化させたという研究結果がありますので、積極的な塩分制限は必要ではないものの、過剰な塩分摂取は避けた方が良いと思います。
タンパク質は体を維持するための大事な栄養ですが、代謝の過程でBUNなどの尿毒症物質の原因にもなります。筋肉の量を落とさないためにも、しっかりとタンパク質を含んだフードを食べて欲しい気持ちは山々なのですが、進行した腎臓病で、尿毒症の症状で苦しんでいる状況であればタンパク制限が望ましいです。高タンパク食にはリンも多く含んでいることが多いので、一般的に望ましくありません。
人の低炭水化物ダイエットの流行を受けてなのかは定かではありませんが、キャットフードでも「本来の肉食に基づいて!」や「高タンパク!」を前面に押し出した商品も多く見るようになりました。ただ慢性腎臓病と診断を受けた子については上記の理由で回避すべきです。
様々な治療方法
慢性腎臓病の治療は様々な角度から行うことができます。獣医学的なエビデンスに裏付けられたものから、比較的新しい治療法、効果は現在のところ証明されていないものの理論上もしくは経験上の効果が期待できそうなものまであります。
| 腎臓病療法食 | BUN高値, P(リン)高値、IRISステージ2から検討? |
| リン吸着剤 | P(リン)高値 |
| 降圧剤 | 高血圧、タンパク尿 |
| カリウム補給 | 低K(カリウム) |
| 造血ホルモン | 貧血 IRISステージ3から考慮 |
| 活性炭など | BUN高値 |
| 補液 | 脱水 |
| ベラプロストNa | IRIS ステージ2-3での有効性に期待 |
腎臓病療法食
慢性腎臓病の猫のために作られた専用のフードです。前述の食事の原則のところでは「高リン、高ナトリウム、高タンパクは良くない」と説明しましたが、それを更に強力に、低リン、低ナトリウム、低タンパク設計にしてあるところが一般的なキャットフードとの大きな違いです。食欲が落ちている腎臓病の猫さんでも食べてもらえるように、フードメーカーさん達が苦心して作っているそうです。特にリンは味に直結する要素ですので、リンを制限しながら味を損なわないようにするのは大変な苦労だと思います。
腎臓病療法食をいつから開始すべきかについては議論の分かれるところで、IRISではステージ2、もしくは尿タンパクの漏出を伴うステージ1からの開始が推奨されています。まだ食欲のあるうちに腎臓病療法食の味に慣らしておくために、早期からの開始を推奨する意見もあります。ステージ1のうちから開始することで良いことがあったという研究もあります。またIRISステージ2および3においては、腎臓病療法食の猫は2.4倍長生きだったという研究結果もあります。
一方で、腎臓病の進行は全ての猫が同じように一本の数直線上を進行していくわけではありません。腎臓のどの部分がどのように障害を受けたことによって、どの治療がどれくらい有効なのかによって議論されるべきです。
このように考えると高リン血症がない限りは低リン食にする必要はありません。リンをIRIS分類の目標値の域内に、かつカルシウムを正常範囲内に保てていれば敢えて低リン食にする必要はないです。猫の腎臓病患者においてリン制限食が寿命を延長させたという研究結果は存在しますが、その詳しい機序はいまでも解明されていません。偶然高リン血症の患者を治療していただけという可能性もあります。
なお、人の慢性腎臓病では段階的なリン制限が推奨されており、早期の過剰なリン制限は推奨されていません。リンとカルシウム濃度を管理目標域内に維持することが推奨されており、低リン血症は予後を悪化させるようです。猫ではそこまでのエビデンスは存在しませんが、ひとたび腎臓病と分かれば「リンは下げれば下げるほど良い! そのためにはできるだけ早期の腎臓病療法食を!」というのは少し乱暴なお話なのかもしれませんね。
腎臓病療法食は低ナトリウム設計でもあります。ただ慢性腎臓病の猫さんで高ナトリウム食が予後を悪くする研究結果はあるものの、低ナトリウムが有効だったという研究結果はありません。現在のところ、積極的なナトリウム制限は必要ではないと思いますので、一般食の塩分でも問題ないでしょう。
腎臓病療法食が低タンパク設計になっていることがもっとも悩ましいところです。タンパクを摂取すればBUNを始めとした尿毒素物質の原因になってしまうため、尿毒症に苦しむ猫には腎臓病療法食が有効だと思います。一方で、痩せた猫ほど生命予後が不良なのは確かです。いかに筋肉量を維持できるかが慢性腎臓病の猫の余命を決める重要因子だと思っています(最終的にはガリガリに痩せ細っていく病気なのですから)。なので血液検査でそれほどBUNが上昇していない猫さんに、早期のタンパク制限食は筋肉量の低下につながることが懸念されます。(最近では筋肉量の維持を目的とした早期の腎臓病療法食も作られているようです)
→ 結論: 高BUN, 高リンがあれば腎臓病療法食は有効。
(なければ、敢えて低タンパク食で貴重な筋肉量を落とす必要はない)
リン吸着剤(サプリメント)
高リン血症の患者は腎臓病の進行が早いために予後が不良であることが分かっています。そこで腎臓病療法食がとても有効なのですが、お味が気に入らないのか、思ったように療法食を食べてくれない猫も少なくありません。また慢性腎臓病は進行していきますので、やがて低リン設計であるはずの腎臓病療法食を食べているのにもかかわらず高リン血症になってくることもあります。
そんなときにはリン吸着剤の使用をお勧めします。これは食事の中のリンの成分を腸内で吸着してしまい、腸から猫の体に吸収されずにそのまま便に出してしまうというものです。つまり、口から食べる時にはリンを含んだ肉肉しい味を楽しみながら、腎臓病患者さんの害になるリンを体に吸収させることなく便に捨てられる一石二鳥なオイシイ治療法です。
結果として、血液検査結果でリンの数値がIRISの定めるステージ毎の管理目標域に入ると腎臓病の進行が遅くなることが期待されます。

リン吸着剤(サプリメント)の中にはマルチな効果を狙ったものもあり、後述する活性炭のような尿毒素の吸着効果を得られるものもあります。また無味無臭の粉や、味付きペースト状タイプのものもご用意があります。
降圧剤
慢性腎臓病の猫のうち高血圧を発症するのは約2割と言われますので、血圧を下げる降圧剤の使用は全ての患者さんに必要な治療ではありません。高血圧が進行してタンパク尿が出たり眼が失明したりするのは避けたいのでこの治療を検討します。猫の血圧測定はなかなか難しく、測らせてくれない子もいますが、もし腎性の尿タンパク(UPC)がある程度出てくるようであればその時点で降圧剤をスタートしても良いと思います。
私たちの病院で降圧剤は錠剤(もしくはそれを砕いた粉)、液体でご用意ができます。これも長期にわたって続けていく薬になりますので無理なく続けられるものが良いでしょう。なお、病気が進行して体の脱水が出てきたときにはこの治療は中止します(猫の体の中では腎臓に行く血液の量を保つために、がんばって血圧を上げることで脱水に対応しているときですから、降圧剤の使用は逆効果になってしまうからです)。
カリウム補給
猫では腎臓病のために低カリウム血症になることがあります。逆に高カリウムはあまり見られません。血液検査でK(カリウム)の数値が持続的に低いようであれば、カリウムの摂取をお勧めします。IRISではステージ2から、低カリウム血症があれば治療を推奨されています。
私たちの病院ではチューブタイプのサプリメントをご用意しています。

造血ホルモン
検査のところでもお話ししていますが、骨髄に赤血球を作ってもらうための命令(ホルモン)を作るのは腎臓なので、腎臓病の患者さんではホルモンをうまく作ることができずに貧血が進行してくることがあります。そこで、体の外から造血ホルモンを注射で投与してあげることで、再び骨髄に赤血球を作ってもらえるようにすることができます。もし何か別の病気があるために赤血球が作れなかったり、骨髄がダメになったりしていなければ2-3週間でジワジワと貧血が改善してきます。
私たちの病院ではダルベポエチンという注射を最初は週1回、貧血が改善して経過が安定していれば次は2週間に1回、という風に間隔を延長して投与していきます。その際は赤血球を作るために鉄分の補給が必要になりますので、鉄サプリメントを併用してもらいます。液体もしくは錠剤でのご用意があります。
活性炭(尿毒素物質吸着サプリメント)
活性炭は腸の中尿毒素物質を吸着させて体に吸収させることなく便に排泄させるという効果が期待されます。クレメジン、コバルジンという薬が有名です。人間では割と初期に開始されることが多いようですが、動物でのエビデンスは乏しく「絶対に効きます!」とは言えません。また本来は食間に飲む薬なので、食欲の落ちた猫が食間にこの薬だけを飲むのは厳しいように思えます。フードに混ぜて与えるのが現実的な投与法でしょうか。

サプリメントの中にはリン吸着作用だけでなく、活性炭のように尿毒素物質を吸着させる作用も持つものもありますので、効果がどれだけあるかは不明なのですが、少しでも症状の改善に役立ってくれることに期待しています。
補液
腎臓病患者さんは本来であれば体が水を必要としているのに、腎臓が悪いために大量の薄い尿ができてしまい、体から水分が逃げて行ってしまいます。それに対応するため、たくさんの水を飲むことで何とか体のバランスを取ろうとします。ところが体から喪失する水の量が、猫が摂取する水の量を上回ってしまうと体は脱水を起こします。脱水は全身の状態を悪化させますし、尿毒素の濃度も上がって猫もグッタリしてきます。脱水が腎臓に行く血液の量も低下させますので腎機能は更に低下します。そもそも猫は一度脱水を起こすと回復するのに時間がかかる動物ですので、腎臓病の猫ともなると致命的なダメージになりかねません。
初期の腎臓病であれば猫自身が水を飲む量を増やすことで対応できるのですが、猫が1日に飲める水の量にも限界がありますので、進行した腎臓病になると自力ではどうにも維持できなくなってきます。そこで体の外から水分を足してあげるために補液という治療を行う必要があります。
補液の経路は二つ、静脈内点滴と皮下補液があります。静脈内点滴では血管内に点滴の液を直接補給できるのと、カラカラに乾いた全身の細胞の中へゆっくりと水分を補うことができるので脱水を起こした患者への最良の治療法です。欠点は時間をかけてゆっくりと点滴を入れていくので、どうしても入院しなくてはならないことです。
もう一つの手段として、皮下補液という手段があります。猫は人と違って背中の皮膚がびよーんと伸びるので、皮膚と背中の筋肉の間の皮下組織に点滴の液を一時的に貯めておくことができます。貯めた点滴の液は、周囲の毛細血管からゆっくりと吸収されてくれるので、徐々に体の水分が得られるという、あたかも入院して点滴を受けているのに似た治療効果が得られます。
ただ前述の静脈内点滴と皮下補液を比較すると、治療効果が高いのは圧倒的に静脈内点滴ですし、乾ききった細胞の中にまで水分を入れて潤すには時間も必要です。ひどい脱水で命の危険があるような場合にはもちろん入院してしっかりと静脈内点滴を入れたいところですし、慢性的な軽度の脱水を改善させたいならば簡便な皮下補液を頻繁に入れてあげることで状態を維持していくのが良いでしょう。
ベラプロストナトリウム(ラプロス)
猫の慢性腎臓病IRISステージ2-3の進行を遅くする効果が期待されて日本で承認を受けているお薬です。もともと人間用の血管の抵抗を取るためのお薬ですが、猫でも飲ませやすいようにと小さな形状になっています。発売されたのが2017年からなのでまだ3年くらいしか経っておらず、エビデンスが乏しいのが欠点です。これまでのところ、この薬のせいで猫の腎臓病が悪くなったという報告はありません。
この薬の作用は腎臓の尿細管に行く血管を拡張することで、腎臓の尿細管が虚血や低酸素によるダメージから保護する効果が期待されています。猫の慢性腎臓病の多くは原因不明の「慢性尿細管間質性腎炎」という病気と言われます。なのでこの薬がターゲットとしている尿細管の血管を保護することで慢性腎臓病の進行を防ぐというのはとても理にかなっています。
ただ人間の慢性腎臓病では使われていませんし、有効とする報告もありません。また腎臓の尿細管には良さそうなのですが、糸球体という別の部位に対して、ラットにおいては否定的な研究結果も存在します。
もちろん、きちんと認可の取れているお薬であることは間違いありませんし、猫の腎臓病の多くにはなんだか良さそうですし、実際に私たちの病院で診察している患者さんの中にも、この薬を飲んでいて長期間病気が進行せずに良好に経過している子もいますので、今後もっと多くの研究結果が出てきてくれることに期待されます。
治療は1日2回、小さな錠剤を飲んでもらいます。能書には食後と書いてありますが、食事と一緒でも問題ないようです。砕いて与えても大丈夫なようです。

その他気をつけること
便秘
慢性腎臓病の猫は体が脱水がちになりますので、腸の粘膜も乾燥しがちになります。また食欲も落ちていることが多く、消化管の動きが低下しやすくなります。その結果、便秘に悩まされることが多くなります。便秘になると、ますます胃腸の動きが悪くなり、食欲不振を増長してしまいます。また古い便が腸内に留まるので、腸内細菌により尿毒素物質が余計に作られてしまいます。猫の便秘はそれ自体が深刻な病気で、腸の筋肉の壁がどんどん引き伸ばされてしまい、とんでもない太さの便を何日もためてしまうまでになってしまいます。
そうならないためにも、日頃から便通を良くしておく必要があります。オススメはサイリウムという可溶性繊維です。無味無臭の粉末状のサプリメントとしてもご用意があります。腎臓病用療法食の中には、あらかじめフードの中にサイリウムが混ぜ込んであるものもあります。可溶性繊維は便の周りに水分を含んだゲル層を作ってくれるので便がチュルンと出やすくなるようなイメージですね。トイレで排便のために踏ん張っている時間が増えたな、と思ったらできるだけ早めにご相談ください。
甲状腺機能亢進症
高齢の猫には甲状腺から過剰なホルモンが出てしまうこの病気が増えてきます。甲状腺機能亢進症になると心拍がドキドキと異常に早くなり、血圧も常に高い状態が続きます。全身の酸素の消費量も増えますので、結果として腎機能の低下を早めることになります。
またこの病気が存在すると、腎臓を通過する血液の量が異常に増えてしまっているので血液の検査をしてもBUNやクレアチニン、SDMAなどの腎パネルの数値が一見正常になっていることがあります。本当は慢性腎臓病が存在するのに甲状腺機能亢進症のせいで腎臓病が隠される(マスクされる)と言われます。基本的に腎機能温存の観点から、早期に見つけて早期に治療してあげた方が腎臓のためには良いでしょう。ただ治療をすることで腎血流量が落ちる(正常になる)ために、治療後に腎不全を発症する子もいるので、進行期の腎臓病がある場合に甲状腺機能亢進症をどこまで治療をするかは悩ましいところでもあります。
関節症
12歳以上の高齢猫の8-9割に骨関節症が存在すると言われています(実は慢性腎臓病よりも圧倒的に多いんですね)。高齢猫はあまり活発に動かなくなって、毛づくろいや爪とぎをしなくなるのは「年のせい」と思われがちですが、実際には関節症の影響が大きいと考えられています。つまり、年だから動かないわけではなくて、年と共に関節が痛くなってしまい、動きたくても動けなくなっている可能性が高いのです。運動量の低下は筋肉量の低下につながりますし、動かないからお腹も空かない、喉も渇かない。水飲み場や食事のお皿まで行くのも億劫になってきたりと慢性腎臓病の管理上、あまり良いことがありません。
一度発症してしまった関節症の管理は難しいことも多いですが、意外に関節サプリメントががんばってくれることがあります。消炎鎮痛剤を内服することもありますが、腎臓への副作用があるため、こちらを飲み続けるのは注意が必要です。
関節サプリメントの中には全身の抗炎症作用が期待できるものもあります。慢性腎臓病への有効性は証明されていませんが、猫の慢性腎臓病の大多数は「原因不明の慢性尿細管間質性腎炎」という病気であると言われています。炎症という名のつくものなら、腎臓の尿細管間質で起こる炎症も抑えてくれるかもしれません。少しでも腎機能の温存効果が得られないかと期待されています。

嘔吐などの消化器症状にはご注意
病気の進行と共に尿毒症や胃炎のために嘔吐することが増えてくることが多いです。若くて腎機能も豊富な時であれば1回吐いたぐらいでも、自然に良くなってしまうかもしれません。ですが腎臓病の猫にとっては1回の嘔吐が体に与えるダメージが大きくなってきます。腎臓病の猫は薄い尿が大量にできてしまうので、体が脱水しないようにするためにたくさんの水を飲まないと体を維持することができなくなっています。そこに嘔吐で体液をロスしてしまうと、それを補うために水を飲む、その刺激でまた嘔吐する、を延々と繰り返してしまうことがあります。元気な時に比べて予備能力が落ちているので、あっという間に脱水が進行するリスクがあるのです。
若い時と同じ気持ちで猫の嘔吐を見過ごすと、ときにそれは致命的な被害に繋がることになりますので高齢期の体調不良には十分に気を配ってあげてください。
おわりに
—すべての猫に幸せな老後を、飼い主様には悔いのない時間を
猫の慢性腎臓病はペットの長寿化と共に、ますます避けては通れない病気になってきました。早くに見つけてあげることで長く管理することができます。そのためにも、まずは定期的な健康診断を受診して頂きたいと思っています。年に1-2回の血液検査や尿検査にはこれだけ大きなメリットがありますので、全ての飼い主様と猫さんの習慣になってもらえれば、猫の健康寿命はもっと長くなると思っています。
まだ猫が若く元気で、残った腎機能も豊富であれば、腎臓病とは無縁かなーと思われるかもしれませんが、将来的な慢性腎臓病のリスクに繋がる歯周病を予防するためにデンタルケアをがんばってみるのはどうでしょうか。関節症への対策も、未来への先行投資だと思って早期から開始してみるのも良いかもしれません。
もし初期の慢性腎臓病が見つかった場合、そこから腎臓病とのお付き合いが始まります。ただ初期であれば猫の体調も悪くないと思いますし、歯をきれいにするなど、まだできることがたくさんある状況です。定期検診をしながら私たちと一緒にゆっくり経過を見守っていきましょう。
進行してきた場合であっても、猫が猫らしい生活を送れるように、自分の口からご飯を食べてお水を飲んで機嫌良く過ごせるように、できることをやっていきましょう。お家でできることもあれば、病院で行う検査や治療もあります。
これまで本文で書いてきた通り、現在は色々な治療法が存在していますし、新しい知識や薬剤も増えてきていますので、すべて完璧にやる必要なんてないと思います(完璧なんて不可能です!)。猫と過ごせる時間は平均的には15年前後と「長くて短い」期間です。どうしても人よりも寿命の短い猫を最後は家族が見送ってあげなくてはなりません。最後の時間をどう過ごしたかで、その子の思い出が変わることもあるでしょう。ぜひ飼い主様には悔いのない時間を送って頂きたいと思っています。
どうしても専門用語が多く難しいこともあったかと思いますが、病院にお越し頂ければ今あなたの猫ちゃんに必要なことを、もっと分かりやすくお伝えできると思います。ご不明な点、ご心配なこと、何でも聞いて下さい。私たち、みなとおおほり動物病院は、スタッフ皆、あなたの幸せなキャットライフに貢献できることを何よりの喜びとしています。
この記事を書いた人

■獣医師 佐藤祐/みなとおおほり動物病院(院長)
北海道大学2006年卒、福岡市内動物病院を勤務、日本動物高度医療センター(川崎市)腫瘍科での診察経験を活かして、2015年みなとおおほり動物病院を開院。子犬のワクチン、皮膚病から腫瘍症例まで幅広く診察を行っています。愛猫「ちゃんこ丸」の慢性腎臓病の経過に一喜一憂する日々ですが、同じ病気で苦しむ猫の飼い主様の不安な気持ちが少しでも和らいでもらえればと願っています。



